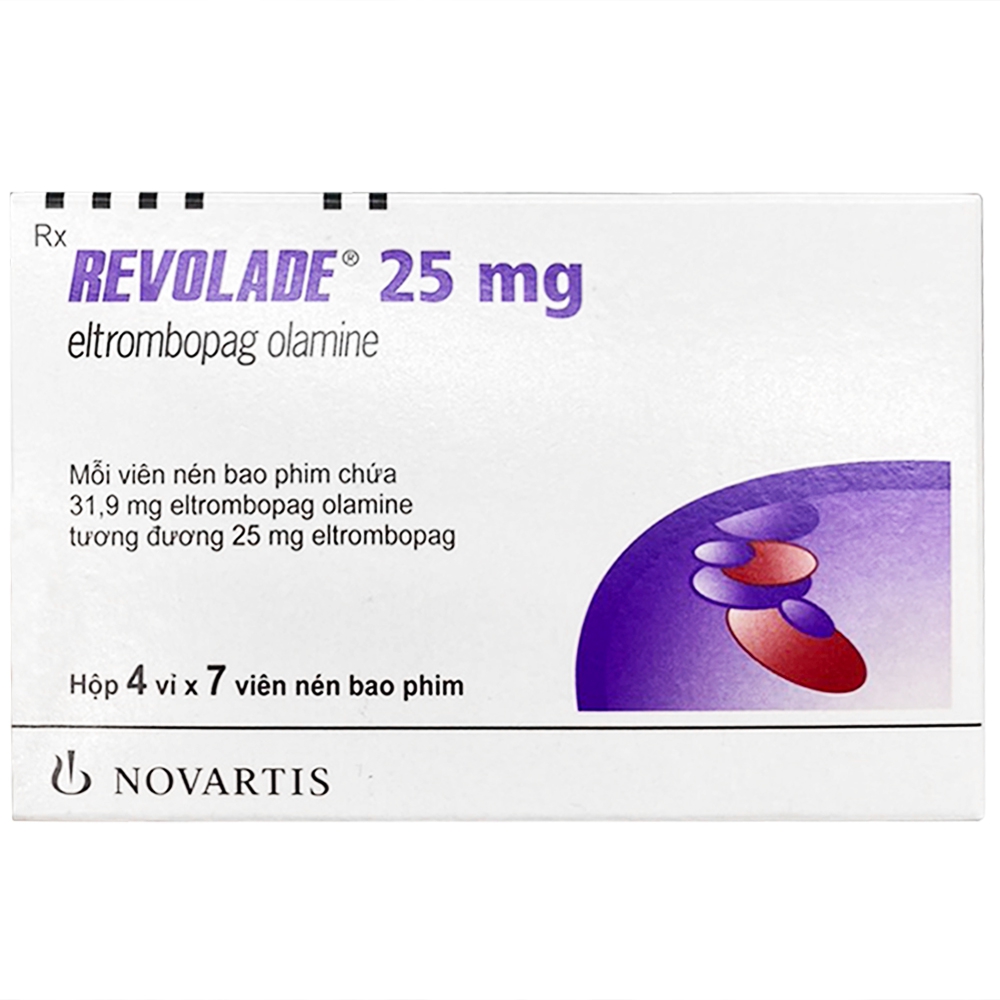

Thuốc Revolade 25mg Novartis chống chảy máu do thiếu tiểu cầu trong máu (28 viên)
Danh mục
Thuốc điều trị ung thư
Quy cách
Viên nén bao phim - Hộp 4 Vỉ x 7 Viên
Thành phần
Eltrombopag
Thương hiệu
Novartis - siegfried barbera
Xuất xứ
Tây Ban Nha
Thuốc cần kê toa
Có
Số đăng kí
840110351324
0 ₫/Hộp
(giá tham khảo)Thuốc Revolade là sản phẩm của Novartis có thành phần chính là eltrombopag olamine. Đây là thuốc dùng điều trị bệnh nhân từ 1 tuổi trở lên bị giảm tiểu cầu miễn dịch nguyên phát kéo dài từ 6 tháng trở lên từ lúc chẩn đoán và kháng trị với các điều trị khác. Ở bệnh nhân người lớn bị thiếu máu bất sản nặng (SAA) mắc phải kháng trị với liệu pháp ức chế miễn dịch trước đó hoặc điều trị mạnh trước đó và không phù hợp để ghép tế bào gốc tạo máu.
Cách dùng
Thuốc Revolade dùng đường uống, nên uống viên thuốc ít nhất 2 giờ trước hoặc 4 giờ sau khi dùng bất kỳ sản phẩm nào như thuốc kháng acid, các sản phẩm từ sữa (hoặc các thực phẩm có chứa calci khác), hoặc các chất khoáng bổ sung có chứa cation đa hóa trị (ví dụ sắt, calci, magnesi, nhôm, selen và kẽm).
Hướng dẫn sử dụng, xử lý và hủy bỏ: Không có yêu cầu đặc biệt về xử lý thuốc sau khi sử dụng.
Liều dùng
Điều trị bằng eltrombopag nên được bắt đầu và duy trì dưới sự giám sát của bác sĩ có kinh nghiệm trong điều trị các bệnh về huyết học và các biến chứng của nó.
Yêu cầu về liều eltrombopag phải tùy theo từng bệnh nhân dựa trên số lượng tiểu cầu của bệnh nhân. Mục tiêu điều trị bằng eltrombopag không phải là bình thường hóa số lượng tiểu cầu.
Bột pha hỗn dịch uống có thể dẫn đến nồng độ eltrombopag cao hơn so với công thức viên nén (xem phần Đặc tính dược động học). Khi chuyển đổi giữa công thức viên nén và bột pha hỗn dịch uống, nên theo dõi số lượng tiểu cầu hàng tuần trong 2 tuần.
Giảm tiểu cầu miễn dịch (nguyên phát)
Nên sử dụng liều eltrombopag thấp nhất để đạt được và duy trì số lượng tiểu cầu ≥ 50.000/µl. Điều chỉnh liều dựa trên đáp ứng về số lượng tiểu cầu. Không được dùng eltrombopag để làm bình thường hóa số lượng tiểu cầu. Trong các nghiên cứu lâm sàng, số lượng tiểu cầu thường tăng trong vòng 1 đến 2 tuần sau khi bắt đầu dùng eltrombopag và giảm trong vòng 1 đến 2 tuần sau khi ngừng điều trị.
Nhóm bệnh nhân người lớn và trẻ em từ 6 đến 17 tuổi:
Liều khởi đầu khuyến cáo của eltrombopag là 50 mg một lần mỗi ngày. Đối với bệnh nhân có nguồn gốc Châu Á (như người Trung Quốc, Nhật Bản, Đài Loan, Hàn Quốc hoặc Thái Lan), nên bắt đầu dùng eltrombopag ở liều giảm là 25 mg một lần mỗi ngày (xem phần Đặc tính dược động học).
Nhóm bệnh nhân trẻ em từ 1 đến 5 tuổi:
Liều khởi đầu khuyến cáo của eltrombopag là 25 mg một lần mỗi ngày.
Theo dõi và điều chỉnh liều: Sau khi bắt đầu sử dụng eltrombopag, phải chỉnh liều để đạt được và duy trì số lượng tiểu cầu ≥ 50.000/µl khi cần thiết để giảm nguy cơ chảy máu. Không được vượt quá liều 75 mg/ngày. Nên theo dõi thường xuyên xét nghiệm lâm sàng về huyết học và gan trong suốt quá trình điều trị bằng eltrombopag và phác đồ liều của eltrombopag được điều chỉnh dựa trên số lượng tiểu cầu như được nêu trong Bảng 3. Trong khi điều trị bằng eltrombopag, cần đánh giá hàng tuần công thức máu toàn phần (FBC), bao gồm số lượng tiểu cầu và phết máu ngoại biên cho đến khi đạt được số lượng tiểu cầu ổn định (≥ 50.000/µl trong ít nhất 4 tuần). Sau đó, hàng tháng nên đánh giá công thức máu toàn phần bao gồm số lượng tiểu cầu và phết máu ngoại biên.
Bảng 3. Điều chỉnh liều eltrombopag ở bệnh nhân bị giảm tiểu cầu miễn dịch (ITP)
| Số lượng tiểu cầu | Điều chỉnh liều hoặc đáp ứng |
|---|---|
< 50.000/µl sau ít nhất 2 tuần điều trị | Tăng 25 mg liều hàng ngày lên tối đa 75 mg/ngày.* |
≥ 50.000/µl đến ≤ 150.000/µl | Sử dụng liều eltrombopag thấp nhất và/ hoặc điều trị giảm tiểu cầu miễn dịch đồng thời để duy trì số lượng tiểu cầu mà tránh được hoặc giảm chảy máu. |
> 150.000/µl đến ≤ 250.000/µl | Giảm 25 mg liều hàng ngày. Đợi 2 tuần để đánh giá hiệu quả của liều này và bất kỳ sự chỉnh liều nào tiếp theo.*♦ |
| > 250.000/µl | Ngừng eltrombopag; tăng tần suất theo dõi tiểu cầu lên 2 lần/tuần. Khi số lượng tiểu cầu ≤ 100.000/µl, bắt đầu điều trị lại với liều hàng ngày giảm 25 mg. |
* Đối với những bệnh nhân dùng 25 mg eltrombopag 1 lần mỗi hai ngày, tăng liều đến 25 mg một lần mỗi ngày.
♦ Đối với những bệnh nhân dùng 25 mg eltrombopag 1 lần mỗi ngày, nên xem xét dùng liều 25 mg,1 lần mỗi hai ngày.
Có thể dùng eltrombopag cùng với các thuốc điều trị giảm tiểu cầu miễn dịch khác. Nên điều chỉnh phác đồ liều dùng của các thuốc điều trị giảm tiểu cầu miễn dịch đồng thời, khi thích hợp về mặt y khoa, để tránh tăng số lượng tiểu cầu quá mức trong khi điều trị bằng eltrombopag.
Cần phải chờ ít nhất 2 tuần để thấy hiệu quả của bất kỳ sự điều chỉnh liều nào đối với đáp ứng tiểu cầu của bệnh nhân trước khi xem xét điều chỉnh liều khác. Điều chỉnh liều eltrombopag chuẩn, giảm hoặc tăng, sẽ là 25 mg, 1 lần/ngày.
Ngừng điều trị:
Nên ngừng điều trị bằng eltrombopag nếu số lượng tiểu cầu không tăng đến mức đủ để tránh chảy máu nghiêm trọng trên lâm sàng sau 4 tuần điều trị bằng eltrombopag với liều 75 mg, 1 lần/ngày. Bệnh nhân nên được đánh giá lâm sàng định kỳ và việc tiếp tục điều trị nên do bác sĩ điều trị quyết định trên cơ sở từng bệnh nhân. Ở những bệnh nhân chưa cắt lách, nên bao gồm đánh giá liên quan đến cắt lách. Sự tái phát giảm tiểu cầu có thể xảy ra khi ngừng điều trị.
Thiếu máu bất sản nặng:
Chế độ liều khởi đầu:
Nên bắt đầu sử dụng eltrombopag với liều 50 mg một lần mỗi ngày. Đối với bệnh nhân có nguồn gốc Châu Á, nên bắt đầu dùng eltrombopag với liều giảm là 25 mg một lần mỗi ngày (xem phần Đặc tính dược động học). Không nên bắt đầu điều trị khi bệnh nhân có bất thường về di truyền học tế bào của nhiễm sắc thể số 7.
Theo dõi và điều chỉnh liều:
Đáp ứng về huyết học đòi hỏi phải chuẩn độ liều, thường lên đến 150 mg và có thể mất đến 16 tuần sau khi bắt đầu sử dụng eltrombopag (xem phần Nghiên cứu lâm sàng). Nên điều chỉnh liều eltrombopag theo mức tăng 50 mg mỗi 2 tuần khi cần thiết để đạt được số lượng tiểu cầu mục tiêu ≥ 50.000/µl. Đối với bệnh nhân dùng 25 mg, 1 lần/ngày, nên tăng liều lên 50 mg/ngày trước khi tăng liều 50 mg. Không được vượt quá liều 150 mg/ngày. Nên theo dõi thường xuyên xét nghiệm lâm sàng về huyết học và gan trong suốt quá trình điều trị bằng eltrombopag và điều chỉnh phác đồ liều dùng của eltrombopag dựa trên số lượng tiểu cầu như được nêu trong Bảng 4.
Bảng 4: Điều chỉnh liều eltrombopag ở bệnh nhân bị thiếu máu bất sản nặng
| Số lượng tiểu cầu | Điều chỉnh liều hoặc đáp ứng |
|---|---|
| < 50.000/µl sau ít nhất 2 tuần điều trị | Tăng 50 mg liều hàng ngày lên tối đa 150 mg/ngày. Đối với bệnh nhân dùng 25 mg một lần mỗi ngày, tăng liều đến 50 mg mỗi ngày trước khi tăng lượng liều dùng 50 mg. |
| ≥ 50.000/µl đến ≤ 150.000/µl | Sử dụng liều eltrombopag thấp nhất để duy trì số lượng tiểu cầu. |
| > 150.000/µl đến ≤ 250.000/µl | Giảm 50 mg liều hàng ngày. Chờ 2 tuần để đánh giá hiệu quả và bất kỳ sự điều chỉnh liều nào tiếp theo. |
| > 250.000/µl | Ngừng eltrombopag; trong ít nhất 1 tuần. Khi số lượng tiểu cầu ≤ 100.000/µl, bắt đầu điều trị lại với liều hàng ngày giảm 50 mg. |
Giảm liều đối với người đáp ứng 3 dòng (bạch cầu, hồng cầu và tiểu cầu):
Đối với những bệnh nhân đạt được đáp ứng 3 dòng, bao gồm không phụ thuộc truyền máu, kéo dài ít nhất 8 tuần: Có thể giảm liều eltrombopag 50%.
Nếu số lượng vẫn ổn định sau 8 tuần với liều giảm thì ngừng sử dụng eltrombopag và theo dõi công thức máu. Nếu số lượng tiểu cầu giảm xuống < 30.000/µl, hemoglobin giảm xuống < 9 g/dl hoặc số lượng bạch cầu trung tính tuyệt đối (ANC) < 0,5 x 109 /l, có thể bắt đầu sử dụng lại eltrombopag ở liều có hiệu quả trước đó.
Ngừng điều trị: Nên ngừng điều trị nếu không có đáp ứng huyết học nào xảy ra sau 16 tuần điều trị bằng eltrombopag. Nếu phát hiện bất thường mới về di truyền học tế bào, phải đánh giá xem liệu việc tiếp tục sử dụng eltrombopag có phù hợp hay không (xem phần Cảnh báo và thận trọng và Phản ứng bất lợi). Đáp ứng quá mức về số lượng tiểu cầu (như được nêu trong Bảng 5) hoặc các bất thường quan trọng về xét nghiệm gan cũng cần phải ngừng sử dụng eltrombopag (xem phần Phản ứng bất lợi).
Các nhóm đối tượng đặc biệt:
Suy thận
Không cần điều chỉnh liều ở bệnh nhân suy thận. Bệnh nhân bị suy giảm chức năng thận nên thận trọng khi sử dụng eltrombopag và theo dõi chặt chẽ, ví dụ bằng cách xét nghiệm creatinin huyết thanh và/hoặc thực hiện phân tích nước tiểu (xem phần Đặc tính dược động học).
Suy gan
Không nên sử dụng eltrombopag ở bệnh nhân bị giảm tiểu cầu miễn dịch có suy gan (điểm Child-Pugh ≥ 5) trừ khi lợi ích dự kiến lớn hơn nguy cơ đã được xác định về huyết khối tĩnh mạch cửa (xem phần Cảnh báo và Thận trọng). Nếu việc sử dụng eltrombopag được xem là cần thiết đối với bệnh nhân bị giảm tiểu cầu miễn dịch có suy gan, liều khởi đầu phải là 25 mg một lần mỗi ngày. Sau khi bắt đầu dùng liều eltrombopag ở bệnh nhân suy gan, nên tuân thủ khoảng cách 3 tuần trước khi tăng liều.
Bệnh nhân cao tuổi
Dữ liệu về việc sử dụng eltrombopag ở bệnh nhân từ 65 tuổi trở lên bị giảm tiểu cầu miễn dịch còn hạn chế và không có kinh nghiệm lâm sàng ở bệnh nhân trên 85 tuổi bị giảm tiểu cầu miễn dịch. Trong các nghiên cứu lâm sàng về eltrombopag, nhìn chung không quan sát thấy sự khác biệt có ý nghĩa lâm sàng về tính an toàn của eltrombopag giữa bệnh nhân ít nhất 65 tuổi và bệnh nhân trẻ tuổi. Các báo cáo kinh nghiệm lâm sàng khác chưa xác định được sự khác biệt về đáp ứng giữa bệnh nhân cao tuổi và bệnh nhân trẻ tuổi, nhưng không thể loại trừ một số bệnh nhân lớn tuổi hơn có sự nhạy cảm cao hơn (xem phần Đặc tính dược động học).
Dữ liệu còn hạn chế về việc sử dụng eltrombopag ở bệnh nhân trên 75 tuổi bị thiếu máu bất sản nặng (SAA). Cần thận trọng ở những bệnh nhân này (xem phần Cảnh báo và thận trọng).
Bệnh nhân Châu Á
Đối với bệnh nhân có nguồn gốc Châu Á (như Trung Quốc, Nhật, Đài Loan, Hàn Quốc hoặc Thái Lan), bao gồm cả những người bị suy gan, nên bắt đầu dùng eltrombopag với liều 25 mg, 1 lần/ngày (xem phần Đặc tính dược động học). Cần tiếp tục theo dõi số lượng tiểu cầu của bệnh nhân và các tiêu chí tiêu chuẩn để điều chỉnh liều tiếp theo.
Nhóm bệnh nhân trẻ em
Không khuyến cáo sử dụng Revolade cho trẻ em dưới 1 tuổi bị giảm tiểu cầu miễn dịch do không đủ dữ liệu về độ an toàn và hiệu quả. Hiện không có dữ liệu.
Lưu ý: Liều dùng trên chỉ mang tính chất tham khảo. Liều dùng cụ thể tùy thuộc vào thể trạng và mức độ diễn tiến của bệnh. Để có liều dùng phù hợp, bạn cần tham khảo ý kiến bác sĩ hoặc chuyên viên y tế.
Làm gì khi dùng quá liều?
Trong trường hợp quá liều, số lượng tiểu cầu có thể tăng quá mức và gây các biến chứng huyết khối/huyết khối thuyên tắc mạch. Trong trường hợp quá liều, nên xem xét dùng đường uống một chế phẩm chứa cation kim loại như calci, nhôm, hoặc các chế phẩm magnesi để chelat hóa eltrombopag và do đó hạn chế hấp thu. Nên theo dõi chặt chẽ số lượng tiểu cầu. Nên khởi đầu điều trị lại với eltrombopag theo khuyến cáo liều dùng và cách dùng (xem phần Liều dùng và Cách dùng).
Trong các nghiên cứu lâm sàng, có một báo cáo quá liều trong đó bệnh nhân uống 5000 mg eltrombopag. Các tác dụng không mong muốn được báo cáo bao gồm phát ban nhẹ, nhịp tim chậm thoáng qua, tăng ALT và AST, và mệt mỏi. Các men gan đo từ Ngày 2 và 18 sau khi dùng thuốc đạt nồng độ đỉnh ở 1,6 lần ULN với AST, 3,9 lần ULN với ALT, và 2,4 lần ULN với bilirubin toàn phần. Số lượng tiểu cầu là 672.000/µl ở ngày 18 sau khi dùng thuốc và số lượng tiểu cầu tối đa là 929.000/µl. Tất cả các biến cố đều được giải quyết mà không có di chứng sau khi điều trị.
Do eltrombopag bài tiết không đáng kể qua thận và gắn kết nhiều với protein huyết tương, thẩm tách máu/ lọc thận khó có thể đem lại hiệu quả trong việc tăng thải trừ eltrombopag.
Trong trường hợp khẩn cấp, hãy gọi ngay cho Trung tâm cấp cứu 115 hoặc đến trạm Y tế địa phương gần nhất.
Làm gì khi quên 1 liều?
Bổ sung liều ngay khi nhớ ra. Tuy nhiên, nếu thời gian giãn cách với liều tiếp theo quá ngắn thì bỏ qua liều đã quên và tiếp tục lịch dùng thuốc. Không dùng liều gấp đôi để bù cho liều đã bị bỏ lỡ.
Độ an toàn của Revolade đã được đánh giá bằng cách sử dụng các nghiên cứu gộp mù đôi, đối chứng với giả dược, TRA100773A và B, TRA102537 (RAISE) và TRA113765, trong đó 403 bệnh nhân đã dùng Revolade và 179 bệnh nhân đã dùng giả dược, ngoài các dữ liệu từ các nghiên cứu nhãn mở đã hoàn thành là TRA108057, TRA105325 (EXTEND) và TRA112940. Các bệnh nhân đã dùng thuốc nghiên cứu đến 8 năm (trong nghiên cứu EXTEND). Các phản ứng bất lợi nghiêm trọng quan trọng nhất là độc tính đối với gan và biến cố huyết khối/thuyên tắc huyết khối. Các phản ứng bất lợi thường gặp nhất xảy ra ở ít nhất 10% bệnh nhân bao gồm buồn nôn, tiêu chảy và tăng alanine aminotransferase.
Độ an toàn của Revolade ở bệnh nhân trẻ em (từ 1 đến 17 tuổi) bị giảm tiểu cầu miễn dịch được điều trị trước đây đã được chứng minh trong 2 nghiên cứu. PETIT2 (TRA115450) là một nghiên cứu 2 phần, mù đôi, nhãn mở, ngẫu nhiên, đối chứng với giả dược. Các bệnh nhân được phân ngẫu nhiên 2:1 và được dùng Revolade (n=63) hoặc giả dược (n=29) trong tối đa 13 tuần trong giai đoạn phân ngẫu nhiên của nghiên cứu. PETIT (TRA108062) là một nghiên cứu 3 phần, đoàn hệ so le, nhãn mở, mù đôi, ngẫu nhiên, đối chứng với giả dược. Các bệnh nhân được phân ngẫu nhiên 2:1 và được dùng Revolade (n=44) hoặc giả dược (n=21) trong tối đa 7 tuần. Hồ sơ của các phản ứng bất lợi tương đương với hồ sơ các phản ứng đã gặp ở người lớn với một số phản ứng bất lợi bổ sung, được đánh dấu ♦. Các phản ứng bất lợi thường gặp nhất ở các bệnh nhân trẻ em từ 1 tuổi trở lên bị giảm tiểu cầu miễn dịch (≥ 3% và lớn hơn so với giả dược) là nhiễm khuẩn đường hô hấp trên, viêm mũi họng, ho, sốt, đau bụng, đau miệng - họng, đau răng và sổ mũi.
Thiếu máu bất sản nặng ở bệnh nhân người lớn:
Độ an toàn của eltrombopag trong thiếu máu bất sản nặng đã được đánh giá trong một nghiên cứu đơn nhóm, nhãn mở (N = 43) trong đó 11 bệnh nhân (26%) được điều trị > 6 tháng và 7 bệnh nhân (21%) được điều trị > 1 năm. Các phản ứng bất lợi nghiêm trọng quan trọng nhất là giảm bạch cầu trung tính có sốt và và nhiễm khuẩn huyết/ nhiễm khuẩn. Các phản ứng bất lợi thường gặp nhất xảy ra ở ít nhất 10% bệnh nhân bao gồm nhức đầu, chóng mặt, ho, đau miệng - họng, buồn nôn, tiêu chảy, đau bụng, tăng transaminase, đau khớp, đau ở các chi, mệt mỏi và sốt.
Danh sách các phản ứng bất lợi:
Các phản ứng bất lợi trong các nghiên cứu về giảm tiểu cầu miễn dịch ở người lớn (N=763), các nghiên cứu về giảm tiểu cầu miễn dịch ở trẻ em (N=171), các nghiên cứu về HCV (N=1.520), các nghiên cứu về thiếu máu bất sản nặng (SAA) (N=43) và các báo cáo hậu mãi được liệt kê dưới đây theo nhóm hệ cơ quan theo MedDRA và theo tần suất. Trong mỗi nhóm hệ cơ quan, các phản ứng bất lợi của thuốc được xếp theo tần suất, đầu tiên là các phản ứng thường gặp nhất. Phân loại tần suất tương ứng đối với mỗi phản ứng bất lợi của thuốc dựa trên quy ước sau đây (CIOMS III): Rất thường gặp (≥ 1/10); thường gặp (≥ 1/100 đến < 1/10); ít gặp (≥ 1/1.000 đến < 1/100); hiếm gặp (≥ 1/10.000 đến < 1/1.000); không rõ (không thể ước tính từ các dữ liệu hiện có).
Nhóm bệnh nhân nghiên cứu giảm tiểu cầu miễn dịch (ITP)
Nhiễm khuẩn và nhiễm ký sinh trùng
- Rất thường gặp: Viêm mũi họng♦, nhiễm khuẩn đường hô hấp trên♦.
- Thường gặp: Viêm họng, cúm, herpes miệng, viêm phổi, viêm xoang, viêm amiđan, nhiễm khuẩn đường hô hấp, viêm lợi.
- Ít gặp: Nhiễm khuẩn da.
U tân sinh lành tính, ác tính và không đặc hiệu (bao gồm u nang và polyp)
- Ít gặp: Ung thư trực tràng đại tràng xíchma.
Rối loạn máu và hệ bạch huyết
- Thường gặp: Thiếu máu, tăng bạch cầu ưa eosin, tăng bạch cầu, giảm tiểu cầu, giảm hemoglobin, giảm số lượng bạch cầu.
- Ít gặp: Hồng cầu không đều, thiếu máu tan máu, tủy bào huyết, tăng số lượng bạch cầu đũa trung tính, hiện diện tủy bào, tăng số lượng tiểu cầu, tăng hemoglobin.
Rối loạn hệ miễn dịch
- Ít gặp: Quá mẫn.
Rối loạn chuyển hóa và dinh dưỡng
- Thường gặp: Giảm kali máu, giảm sự ngon miệng, tăng acid uric máu.
- Ít gặp: Chán ăn, bệnh gút, giảm calci máu.
Rối loạn tâm thần
- Thường gặp: Rối loạn giấc ngủ, trầm cảm.
- Ít gặp: Vô cảm, thay đổi tâm trạng, đẫm nước mắt.
Rối loạn hệ thần kinh
- Thường gặp: Dị cảm, giảm cảm giác, buồn ngủ, đau nửa đầu (migraine).
- Ít gặp: Run, rối loạn thăng bằng, loạn cảm, liệt nhẹ nửa người, đau nửa đầu có tiền triệu, bệnh thần kinh ngoại biên, bệnh thần kinh cảm giác ngoại biên, rối loạn lời nói, bệnh thần kinh do nhiễm độc, nhức đầu do mạch máu.
Rối loạn mắt
- Thường gặp: Khô mắt, nhìn mờ, đau mắt, giảm thị lực.
- Ít gặp: Đục thủy tinh thể, loạn thị, đục thủy tinh thể lớp vỏ, tăng chảy nước mắt, bệnh biểu mô sắc tố võng mạc, suy giảm thị lực, xét nghiệm thị lực bất thường, viêm bờ mi, viêm giác - kết mạc khô.
Rối loạn tai và mê đạo
- Thường gặp: Đau tai, chóng mặt.
Rối loạn tim
- Ít gặp: Nhịp tim nhanh, nhồi máu cơ tim cấp, rối loạn tim mạch, xanh tím, nhịp tim nhanh xoang, khoảng QT kéo dài trên điện tâm đồ.
Rối loạn mạch
- Thường gặp: Huyết khối tĩnh mạch sâu, khối tụ máu, nóng bừng.
- Ít gặp: Nghẽn mạch, viêm tĩnh mạch huyết khối nông, đỏ bừng mặt.
Rối loạn hô hấp, ngực và trung thất
- Rất thường gặp: Ho♦.
- Thường gặp: Đau miệng - họng, sổ mũi♦.
- Ít gặp: Nghẽn mạch phổi, nhồi máu phổi, khó chịu ở mũi, phồng rộp miệnghọng, rối loạn xoang, hội chứng ngưng thở khi ngủ.
Rối loạn tiêu hóa
- Rất thường gặp: Buồn nôn, tiêu chảy♦.
- Thường gặp: Loét miệng, đau răng♦, nôn, đau bụng*, xuất huyết miệng, đầy hơi * Rất thường gặp trong giảm tiểu cầu miễn dịch (ITP) ở trẻ em.
- Ít gặp: Khô miệng, đau lưỡi, nhạy cảm đau ở bụng, phân đổi màu, ngộ độc thức ăn, đại tiện nhiều lần, nôn ra máu, khó chịu ở miệng.
Rối loạn gan mật
- Rất thường gặp: Tăng alanine aminotransferase†.
- Thường gặp: Tăng aspartate aminotransferase†, tăng bilirubin máu, chức năng gan bất thường.
- Ít gặp: Ứ mật, tổn thương gan, viêm gan, tổn thương gan do thuốc.
Rối loạn da và mô dưới da
- Thường gặp: Phát ban, rụng tóc, tăng tiết mồ hôi, ngứa toàn thân, đốm xuất huyết.
- Ít gặp: Nổi mề đay, bệnh da, đổ mồ hôi lạnh, ban đỏ, bệnh nhiễm melanin, rối loạn sắc tố, da đổi màu, da tróc vảy.
Rối loạn hệ cơ xương và mô liên kết
- Thường gặp: Đau cơ, co thắt cơ, đau cơ xương, đau xương, đau lưng.
- Ít gặp: Yếu cơ.
Rối loạn thận và tiết niệu
- Thường gặp: Protein niệu, tăng creatinin máu, bệnh vi mạch huyết khối với suy thận ‡.
- Ít gặp: Suy thận, bạch cầu niệu, viêm thận lupus, tiểu đêm, urê máu tăng, tỷ lệ protein/creatinin niệu tăng.
Rối loạn hệ sinh sản và tuyến vú
- Thường gặp: Rong kinh.
Rối loạn toàn thân và tình trạng tại chỗ dùng thuốc
- Thường gặp: Sốt*, đau ngực, suy nhược; * rất thường gặp trong giảm tiểu cầu miễn dịch (ITP) ở trẻ em.
- Ít gặp: Cảm giác nóng, xuất huyết tại vị trí chọc mạch, cảm giác bồn chồn, viêm vết thương, khó chịu, cảm giác có dị vật.
Xét nghiệm
- Thường gặp: Tăng phosphatase kiềm trong máu.
- Ít gặp: Tăng albumin máu, tăng protein toàn phần, giảm albumin máu, tăng pH nước tiểu.
Tổn thương, ngộ độc và biến chứng thủ thuật
- Ít gặp: Cháy nắng.
♦: Các phản ứng bất lợi bổ sung được quan sát thấy trong các nghiên cứu ở trẻ em (từ 1 đến 17 tuổi).
†: Tăng alanine aminotransferase và aspartate aminotransferase có thể xảy ra đồng thời, mặc dù ở tần suất thấp hơn.
‡: Thuật ngữ được hợp thành nhóm với các thuật ngữ ưu tiên gồm tổn thương thận cấp và suy thận.
Nhóm bệnh nhân nghiên cứu thiếu máu bất sản nặng (SAA)
Rối loạn máu và hệ bạch huyết
- Thường gặp: Giảm bạch cầu trung tính, nhồi máu lách.
Rối loạn chuyển hóa và dinh dưỡng
- Thường gặp: Quá tải sắt, giảm sự ngon miệng, hạ đường huyết, tăng sự ngon miệng.
Rối loạn tâm thần
- Thường gặp: Lo âu, trầm cảm.
Rối loạn hệ thần kinh
- Rất thường gặp: Nhức đầu, chóng mặt.
- Thường gặp: Ngất.
Rối loạn mắt
- Thường gặp: Khô mắt, đục thủy tinh thể, vàng da ở mắt, nhìn mờ, suy giảm thị lực, hiện tượng ruồi bay.
Rối loạn hô hấp, ngực và trung thất
- Rất thường gặp: Ho, đau miệng - họng, sổ mũi.
- Thường gặp: Chảy máu cam.
Rối loạn tiêu hóa
- Rất thường gặp: Tiêu chảy, buồn nôn, chảy máu lợi răng, đau bụng.
- Thường gặp: Phồng rộp niêm mạc miệng, đau miệng, nôn, khó chịu ở bụng, táo bón, chướng bụng, khó nuốt, phân đổi màu, sưng lưỡi, rối loạn nhu động dạ dày - ruột, đầy hơi.
Rối loạn gan mật
- Rất thường gặp: Tăng transaminase.
- Thường gặp: Tăng bilirubin máu, vàng da.
- Không rõ: Tổn thương gan do thuốc* *. Các trường hợp tổn thương gan do thuốc đã được báo cáo ở bệnh nhân bị giảm tiểu cầu miễn dịch (ITP) và nhiễm virus viêm gan C (HCV).
Rối loạn da và mô dưới da
- Thường gặp: Đốm xuất huyết, phát ban, ngứa, nổi mề đay, tổn thương da, ban dát.
- Không rõ: Da đổi màu, tăng sắc tố da.
Rối loạn hệ cơ xương và mô liên kết
- Rất thường gặp: Đau khớp, đau ở các chi, co thắt cơ.
- Thường gặp: Đau lưng, đau cơ, đau xương.
Rối loạn thận và tiết niệu
- Thường gặp: Nước tiểu có màu sắc bất thường.
Rối loạn toàn thân và tình trạng tại chỗ dùng thuốc
- Rất thường gặp: Mệt mỏi, sốt, ớn lạnh.
- Thường gặp: Suy nhược, phù ngoại biên, khó chịu.
Xét nghiệm
- Thường gặp: Tăng creatine phosphokinase trong máu.
Sản phẩm liên quan







Tin tức